片頭痛は、発作的にズキズキと脈打つような頭痛を繰り返す慢性的な神経疾患です?。典型的には頭痛は頭の片側に起こり(両側の場合もあります)、拍動性で、中等度から重度の痛みとなり、日常動作で増悪します?。多くの場合、吐き気や嘔吐、光や音に対する過敏(羞明・音過敏)などを伴い、生活に支障を来します?。発作は通常4時間から最長3日程度続き、自然にまたは治療で軽快します。20~30%の患者では頭痛に先行して前兆(オーラ)と呼ばれる一過性の神経症状がみられます?。典型的な前兆は視野の端にギザギザと光るような模様が徐々に拡大し消失する閃輝暗点などの視覚症状です。そのほか感覚麻痺や言語障害などが起こることもあります。前兆は通常5~60分程度持続し、頭痛が始まる前または同時に消失します?。また発作の1~2日前からあくびの増加や倦怠感、空腹感、気分変動といった「予兆」と呼ばれる症状が現れることもあります。こうした片頭痛発作時以外の期間はほぼ普段通り過ごせますが、発作中は日常生活が著しく妨げられ、生活の質(QOL)の低下や労働損失が大きな問題となります?。実際に片頭痛は世界保健機関(WHO)の調査で「障害生存年(YLD)の観点で、全疾患中2番目に生活障害が大きい疾患」に位置付けられています。片頭痛は命に関わる病気ではありませんが、痛みや随伴症状による苦痛は大きく、頭痛専門外来で適切に診断・治療することが重要です。
片頭痛はなぜ起こるのか?
片頭痛の原因は完全には解明されていません。しかし現在の研究から、片頭痛は単なる血管の病気ではなく神経系の過敏性が関与する「神経血管性頭痛」と考えられています?。脳の視床下部や脳幹が関与して発作が引き起こされるとも考えられており、発作時には三叉神経からCGRPという血管拡張物質(カルシトニン遺伝子関連ペプチド)が放出されて痛みを増幅することがわかっています。近年、このCGRPを標的とした新しい治療薬(CGRP関連薬)が登場し、従来のトリプタン系薬剤とは異なる作用機序で片頭痛を予防・改善できるようになってきました?。以下では、片頭痛のメカニズム、診断や治療法について、一般の方にも理解できるよう平易に解説し、続いて医学的な詳しい内容を説明します。
病態生理
片頭痛は脳の血管とそれを取り巻く神経の相互作用によって生じると考えられています。かつては「脳血管が収縮した反動で拡張する際に頭痛が起こる」という血管説が有力でしたが?、近年の研究で片頭痛発作時に必ずしも脳血管の拡張がみられないことが示され、この説は後退しました。現在では、片頭痛は神経の過興奮によって起こるという見方が主流です。その一つの証拠が前兆(オーラ)現象です。前兆の代表である閃輝暗点などの視覚症状は、大脳皮質で生じる興奮と抑制の波動である皮質拡延性抑制(Cortical Spreading Depression: CSD)によって説明されます。実際、機能MRIによりオーラ発現時に後頭葉の興奮が約3mm/分の速度で拡がる様子が確認されており、オーラは脳表をゆっくり進む神経現象CSDに対応することが明らかになっています。もっとも、片頭痛患者の約3分の2は前兆を伴わないため、CSDだけですべての片頭痛を説明することはできず、むしろ脳幹や視床下部を含む脳深部の片頭痛発生源の存在が示唆されています?。近年のPETやfMRI研究により、片頭痛の予兆段階で視床下部が活性化することや、発作が起きる約20分前から脳幹部(橋背側)や視床下部の活動変化がみられることが報告され、視床下部を含む脳の深部ネットワークが片頭痛開始の引き金を引く「片頭痛ジェネレーター」の役割を担うと考えられています。
発作が始まると、頭蓋内の痛覚経路である三叉神経血管系が活性化されます。三叉神経は脳血管(とくに硬膜の血管)に分布しており、刺激を受けると神経終末から血管作動性ペプチド(サブスタンスP、ニューロキニンA、そしてCGRP)が放出されます?。これにより血管拡張や血管周囲の炎症反応(神経原性炎症)が引き起こされ、さらに痛みを伝える三叉神経が興奮しやすくなると考えられます?。この過程を一次性の感作と呼び、硬膜など末梢の三叉神経終末の感作が起こると、拍動性の痛み(いわゆるズキズキする頭痛)として知覚されます。さらに痛みの信号が三叉神経節から脳幹の三叉神経核に入力し続けると、脳幹~視床で二次性の中枢感作が生じ、痛みに対する過敏(例えば頭痛発作中に触覚刺激で痛みを感じるアロディニア)や、肩や首筋のこわばり痛みなどが現れることがあります。このように片頭痛では末梢から中枢へ痛覚伝導路の興奮性が増大し、痛みが増幅されているのです。さらに痛みの信号は脳の大脳辺縁系(扁桃体など)や視床下部にも伝わり、不安感や嘔気、自律神経症状(顔面蒼白や発汗、頻尿など)を引き起こします?。片頭痛患者が「つらく不快な気分」や「自律神経症状(冷や汗や下痢など)」を伴うのは、このためと考えられます。
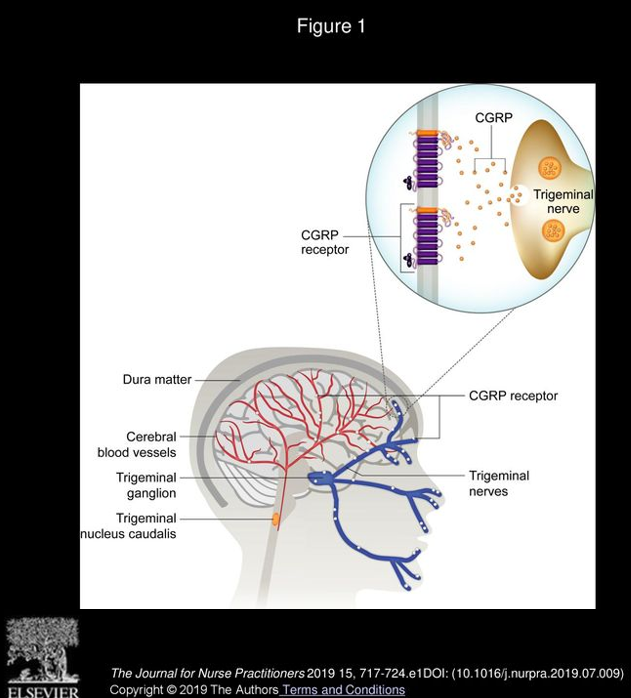
図1 三叉神経血管系とCGRP: 片頭痛の痛みは、脳血管を取り巻く三叉神経(三叉神経節から出る一次ニューロン、図中青色)からの信号によって引き起こされる。発作時には三叉神経終末から強力な血管作動性の神経ペプチドであるCGRP(オレンジの粒)が放出され、硬膜の血管壁などに存在するCGRP受容体(紫色)に作用する。CGRPは血管を拡張させるとともに血管周囲の炎症反応を引き起こし?、痛みを感じる神経を興奮させることで頭痛を誘発・増悪させると考えられている?。近年の研究で、片頭痛発作時にはこのCGRPが特異的に放出され、他のペプチド(サブスタンスPやニューロキニンA)は放出されないことが示されています?。またCGRPを静脈注射すると片頭痛患者で頭痛発作が誘発されること、逆にトリプタン系薬を使うと血中CGRP濃度が低下して頭痛が改善することなどが報告され、CGRPが片頭痛の痛み発生に深く関与する物質であることが明らかになりました?。以上のことから、CGRPおよびその受容体は片頭痛治療の重要なターゲットと考えられるようになりました。
CGRPとその受容体
CGRP(カルシトニン遺伝子関連ペプチド)は37アミノ酸からなる神経ペプチドで、強力な血管拡張作用と痛覚伝達の調節作用を持ち、片頭痛病態におけるキープレイヤーです。CGRPにはαとβの2種類のアイソフォームがあり、主に片頭痛に関与するのは神経系に分布するαCGRPとされています。CGRPは中枢から末梢の広範な神経に存在しますが、特に頭部の三叉神経節や脊髄後根神経節の一次感覚ニューロンに多く含まれ、そこから出る神経線維が脳血管や硬膜などに分布しています?。上述のように、片頭痛発作時には三叉神経終末からCGRPが放出され、血管拡張や神経の感作を引き起こします。一方でCGRP自体は平常時の血管を収縮させる作用は無く?、そのためCGRPを阻害しても危険な血圧上昇などは起こりにくいと考えられます。この点はトリプタンとの重要な違いです。
CGRPが作用する受容体(CGRP受容体)は、細胞膜を貫通する7回膜タンパク質であるCLR(カルシトニン受容体様ペプチド受容体)と、一本の膜貫通領域を持つ補助タンパク質RAMP1から構成されるヘテロ二量体です?。この2つのサブユニットが組み合わさってCGRPに対する機能的な受容体複合体を形成しています。さらに細胞内でのシグナル伝達にはRCP(レセプターコンポーネントプロテイン)というタンパク質も必要で、CGRP受容体にCGRPが結合するとGsタンパク質を介してアデニル酸シクラーゼ(AC)を活性化し、細胞内cAMP濃度の上昇を引き起こします?。これにより**プロテインキナーゼA(PKA)が活性化され、神経終末では興奮を抑えるカリウムチャネルの開口や、一酸化窒素(NO)の生成、痛み伝達に関わる受容体や転写因子のリン酸化など様々な反応が生じます?。要するに、CGRP受容体はGタンパク質共役型受容体(GPCR)**の一種で、CGRP刺激により細胞内のセカンドメッセンジャー経路(cAMP経路)を活性化して神経や血管の機能変化をもたらすのです。CGRP受容体は三叉神経節、脳幹(三叉神経核)、視床下部、硬膜の血管などに存在することが確認されており?、片頭痛に関連するさまざまな部位でCGRPの作用を媒介しています。
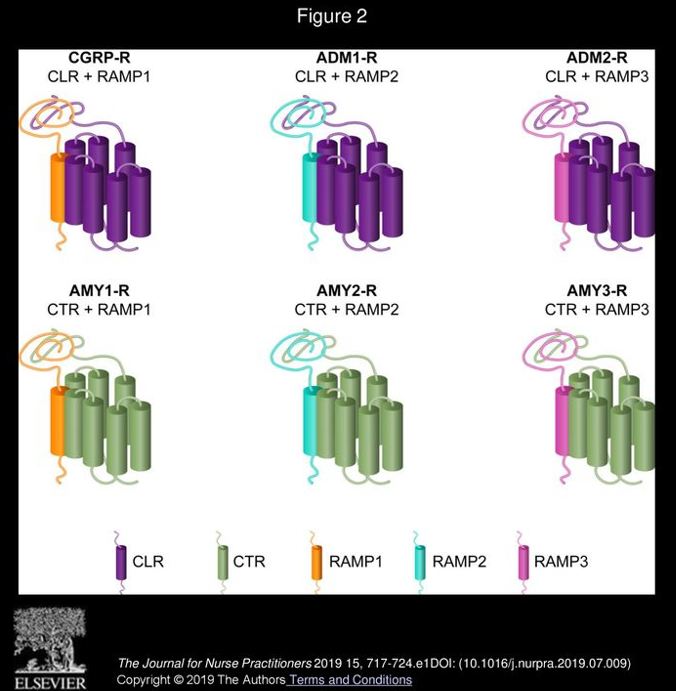
図2 CGRP受容体複合体の構造: CGRP受容体はCLR(紫色)とRAMP1(オレンジ色)の2つのタンパク質からなる複合体で、CGRP以外の類縁ペプチドにも対応する?。上図はCGRP受容体(CGRP-R: CLR+RAMP1)と、類似する受容体(AMY1-R~AMY3-RはCTR+RAMP、ADM1/2-RはCLR+RAMP2/3)の構造比較を模式的に示したもの。CGRP受容体ではCLRとRAMP1の組み合わせでCGRPを高親和性に認識するのに対し、例えばAMY1受容体(CTR+RAMP1)はアミリン(膵ホルモン)に応答し、ADM受容体(CLR+RAMP2/3)はアドレノメデュリンに応答する。このようにRAMPの組み合わせによって受容体のリガンド特異性が決まることが知られている。
診断
症状と診断基準
片頭痛は国際頭痛分類第3版(ICHD-3)に定められた診断基準に従って診断されます。特徴的な症状は前述したように片側で拍動性の頭痛で、中等度以上の強さで日常動作により増悪するという4項目中少なくとも2項目を満たし、頭痛が4~72時間持続します。さらに発作中に悪心・嘔吐あるいは光過敏・音過敏のいずれかを伴う場合、片頭痛の可能性が高いと判断されます。典型的には思春期以降の若い年代で発症し、月に数回程度までの頻度で発作を繰り返します。女性では月経との関連がみられることも多く、月経開始前後に頭痛が起こる場合は月経関連片頭痛と呼ばれます。20~40代に患者数が多く、女性は男性の約2~3倍の有病率とされています?。家族内発症傾向があり、遺伝的素因も関与すると考えられています。前兆(オーラ)を伴うか否かで「前兆のない片頭痛」と「前兆のある片頭痛」に分類されます。前兆のある片頭痛では、頭痛が始まる直前または頭痛と同時に視覚異常や感覚麻痺などの神経症状が5~60分ほど出現します?。最も多い前兆症状である閃輝暗点では、視野の一部がチカチカする鋸歯状の光で覆われ欠損する症状が徐々に広がったのち消えていきます。その後に頭痛が起こるのが典型です。前兆症状は基本的に可逆的で、持続しません。オーラを伴う場合は、脳卒中など他の疾患との鑑別のためMRI検査等で念のため脳の器質的異常がないか確認することもあります。
「慢性片頭痛」と呼ばれる状態にも注意が必要です。慢性片頭痛は、片頭痛の発作が月に15日以上(うち8日以上は片頭痛様の頭痛)起こる状態と定義されます?。従来の反復性片頭痛(1ヶ月に15日未満の発作)に比べて患者の生活への支障が大きく、日常的な服薬も多いため治療が難しくなります。慢性片頭痛の背景には、頭痛薬の過剰使用やストレス、肥満など複数の誘因が絡むことが多いとされ、頭痛専門医による包括的な対応が必要です。慢性片頭痛の患者では、頭痛発作だけでなくうつ病や不安障害などを合併する割合も高く?、全人的なケアが重要となります。
鑑別診断
片頭痛は一次性頭痛(原因となる病変がない頭痛)の代表ですが、まずは危険な原因による二次性頭痛を除外することが大切です。特に突然発症した激しい頭痛(しばしば「人生最悪の頭痛」と表現される)はくも膜下出血の可能性があり緊急評価が必要です。また発熱や項部硬直を伴う頭痛は髄膜炎の疑いがあります。片頭痛は発症年齢が若いことが多いため、50歳以降に初めて出現した頭痛は他の疾患を疑います。片頭痛発作でも麻痺や意識障害を伴う場合には脳卒中などの鑑別が必要です。これら**警戒すべき所見(レッドフラッグ)**がある場合には、速やかに頭部MRIやCT検査、血液検査などを行い、原因検索をします。幸い多くの片頭痛患者では神経学的検査で異常所見はなく、MRIなど画像検査でも明らかな器質的異常は認められません。その場合、症状経過と片頭痛の特徴的な症状の有無を総合して診断が下されます。片頭痛と緊張型頭痛の鑑別もしばしば問題になります。緊張型頭痛はストレスや筋緊張に関連した頭痛で、頭全体が締め付けられるような鈍い痛みが長時間続きます。片頭痛と緊張型頭痛は混在することも多く、両者が重なった頭痛では診断が難しい場合もあります。片頭痛でも両側に痛みを感じることや、脈打たない鈍痛となることもあり得ます。一方、緊張型頭痛でも吐き気が出現する場合があります。このため頭痛の随伴症状や誘因、生活への支障度などを丁寧に聴取し、総合的に判断します。場合によっては頭痛日誌をつけてもらい、頭痛の性状や頻度、関連する要素を記録して診療に役立てます。
治療
片頭痛の治療は大きく分けて、発作時の急性期治療(頓挫療法)と発作を未然に防ぐ予防治療があります。患者さん一人ひとりで頭痛の頻度や重症度が異なるため、生活への支障度に応じて治療目標を設定し、最適な治療戦略を選択します。
急性期治療
片頭痛発作が起こったときには鎮痛薬や頭痛治療薬を用いて痛みと症状を和らげます。軽度~中等度の発作であれば市販の鎮痛薬(NSAIDsやアセトアミノフェンなど)でも効果があります。症状が強い場合や市販薬で十分効果がない場合、医師は片頭痛発作に特効薬とされるトリプタン系薬剤を処方します。トリプタン(スマトリプタン、ゾルミトリプタン等)は脳血管のセロトニン5-HT1B/1D受容体に作用し、拡張した血管を収縮させるとともに三叉神経からのCGRP放出を抑制することで痛みを抑えます?。トリプタンの登場により片頭痛治療は飛躍的に進歩し、多くの患者で発作時の痛みを速やかに抑えることが可能となりました。一般に発作の前兆期~頭痛初期にできるだけ早く内服すると効果的です。発作時に吐き気・嘔吐が強い場合には坐薬や皮下注射製剤も利用できます。また吐き気止め(制吐薬)を併用すると症状が和らぐだけでなく薬の吸収を高める効果もあります。トリプタンは有効な薬ですが、心血管系への作用がある点に注意が必要です。トリプタンは冠動脈など全身の血管も収縮させるため、虚血性心疾患や脳梗塞の既往がある患者さんには禁忌となっています。また頻回に使用すると薬剤乱用頭痛のリスクがあるため、月に10日以上の使用は避けるよう指導されます。症状が軽度の場合はまずNSAIDsや解熱鎮痛薬を使い、月に数回程度の発作にトリプタンを用いるのが一般的です。鎮痛薬・トリプタンいずれも効果が不十分な難治のケースでは、医師が必要と判断すればエルゴタミン製剤やステロイドの短期投与が行われることもあります。ただしこれらは副作用もあるため慎重に用いられます。
発作予防治療
片頭痛の発作頻度が高い場合や、発作が重度で生活に著しい障害がある場合には、予防薬によって発作そのものを起こりにくくする治療を検討します。日本頭痛学会のガイドラインでは、月に2回以上の発作があり日常生活に支障がある場合は予防療法の適応とされています。従来から用いられてきた予防薬には、β遮断薬(プロプラノロール等)?、Ca拮抗薬(ロメリジン等)?、抗てんかん薬(バルプロ酸、トピラマート)?、抗うつ薬(アミトリプチリン等)があります。これらは本来ほかの疾患の治療薬ですが、片頭痛の起こりにくい脳環境を作る効果があります。例えばプロプラノロールは交感神経の緊張を抑えて血管の安定性を高め、トピラマートは脳神経の過剰な興奮を抑えることで片頭痛予防に寄与すると考えられています。予防薬は基本的に毎日服用し、効果判定には数週間~数ヶ月を要します。十分な効果が得られれば半年~1年程度続けた後に減薬を検討します。効果不十分な場合は薬を変更したり複数を併用することもあります。非薬物療法としては、生活リズムの安定や十分な睡眠、ストレスの軽減が重要です。特に寝不足や寝過ぎ、疲労、月経、天候の変化、特定の飲食物(チョコレートや赤ワイン、チーズなど)は片頭痛の誘因として知られるため、患者さん自身が誘発要因に気づき予防することも有効です。また発作の初期に額に氷嚢で冷却したり、静かな暗い部屋で安静に過ごすといった対処でもある程度症状を和らげることができます。近年では経皮的な迷走神経刺激や磁気刺激(TMS)など神経刺激デバイスによる片頭痛発作抑制の試みも登場していますが、これらは特殊なケースで用いられる補助的手段です。
予後
片頭痛は慢性的に長年付き合う必要がある病気ですが、生命予後に影響はありません。ただし頻回に発作が起こればその分生活の質が損なわれるため、適切な治療とセルフケアで発作頻度・強度をコントロールすることが大切です。発作頻度や程度は加齢とともに変化することがあり、一般には閉経後に症状が改善する女性も多いとされます。一方で、思春期から若年成人で発症しその後何十年も頭痛と付き合うケースもあります。個人差は大きいものの、年月とともに発作のパターンが変わることも珍しくありません。注意すべき合併症として、片頭痛と脳卒中との関連が指摘されています。特に前兆を伴う片頭痛の患者は脳梗塞のリスクがやや高いことが疫学研究で示唆されており、喫煙や経口避妊薬の使用など他の危険因子に注意が必要です。またごくまれではありますが、片頭痛発作が長時間(72時間を超えて)持続し神経脱落症状を伴う場合は片頭痛性脳梗塞を起こしている可能性があります。そのため通常と異なる持続性の症状が出現した場合には早めに医療機関を受診すべきです。重篤な合併症はまれですが、片頭痛患者の約半数は日常生活動作の障害や不安・抑うつを抱えるとも報告されており?、片頭痛は生活面・精神面で包括的支援が必要な疾患といえます。
適切な治療介入により、片頭痛の発作頻度や程度は多くの場合で改善が可能です。予防薬の効果で「頭痛が起きない日」が増えたり、発作が起きても以前より軽くて済むようになったりすれば患者さんのADL(日常生活動作)やQOLは向上します?。実際に予防治療により「寝込んでいた頭痛発作の日に仕事や家事ができるようになる」といった報告もあります?。患者さん自身も、規則正しい生活や誘因の回避、過度な鎮痛薬依存を避けるなど日頃の工夫を続けることで、長い目で見た頭痛との付き合い方が上手になります。医療者と患者さんが協力しながら治療計画を立てることで、「頭痛にとらわれない生活」も目指せるのです。
最新の治療動向
近年、片頭痛治療の分野では新しい作用機序の薬剤が相次いで登場し、「片頭痛治療の新時代」を迎えています?。これらの新規治療薬は従来のトリプタンでは十分な効果が得られなかった患者さんにも有効性が報告されており、治療の選択肢が広がっています。本節ではCGRP関連の最新治療を中心に、トリプタンとの違いや今後の展望について解説します。
トリプタンとの違い: 血管収縮作用がない新薬
トリプタン系薬は片頭痛治療の第一選択薬ですが、血管収縮作用による制約がありました。例えば心筋梗塞や脳梗塞の既往がある患者には禁忌であること、また高齢者や心血管リスクの高い人には慎重投与が求められます。これに対し、近年開発された片頭痛治療薬は血管収縮を伴わない作用機序を持つものが多く、安全域が広い点が大きな特長です。特にCGRP受容体拮抗薬(後述)やCGRP関連モノクローナル抗体は、CGRP経路を選択的に阻害することで片頭痛を抑制しますが、血管平滑筋にはほとんど作用しないため心血管系への影響が少ないことが確認されています?。実際、経口CGRP受容体拮抗薬の臨床試験ではトリプタンに比べ有害事象が少なく?、心血管への有害作用(冠動脈や脳動脈の収縮)が認められなかったことが報告されています。また従来のエルゴタミン製剤も血管収縮作用が強く副作用が問題でしたが、新薬ではそのような懸念は小さいと考えられます。さらに、トリプタンは一部の患者で効果が不十分(ノンレスポンダー)なことがあります。その理由は十分解明されていませんが、作用機序の違う新薬ではトリプタン無効例にも効果を示す可能性があります。実際、トリプタンが効かない慢性片頭痛患者に対してCGRP関連抗体が有効だったとの報告もあり、異なる経路を狙った治療により新たな希望がもたらされています。
急性期治療の新薬: ラスミジタンとゲパン類
ラスミジタン(lasmiditan)は2018年に米国で承認された新しい片頭痛発作治療薬です?。セロトニン5-HT1F受容体の選択的作動薬(ジタン類)であり、脳血管の5-HT1B受容体には作用しないため血管収縮を起こしません。そのため心血管疾患のある患者にも使用可能な初の片頭痛治療薬として注目されました。ラスミジタンは発作時の疼痛緩和効果が実証されており、主要な副作用はめまいや眠気など中枢神経系症状です。他の鎮痛薬やトリプタンで十分な効果が得られない場合の新たな選択肢として期待されています。日本でも臨床試験が行われ、**2022年に「ラスミジン(商品名レイボー)」**として承認されました。トリプタン禁忌の患者や心血管リスクのある片頭痛患者にとって、有用な急性期治療薬となる可能性があります。ゲパント(gepants)と呼ばれるCGRP受容体拮抗薬も急性期治療の新たな選択肢です。これは小分子化合物でCGRP受容体に直接結合してCGRPの作用をブロックする経口薬です。最初に開発されたオルセゲパン(点滴薬)は片頭痛発作を抑える効果を示しましたが、経口薬として開発が進んだテルカゲパンは肝障害(肝毒性)の問題で開発中止となりました。しかしその後、構造改良により安全性を改善した新世代のゲパントが登場し、ウブロゲパン(ubrogepant)やリメゲパン(rimegepant)が海外で承認されています。これらは発作時に服用して頭痛を和らげる効果があり、臨床試験では2時間後の痛み軽減率でトリプタンと同等の有効性が示されています。またリメゲパンは発作予防効果も認められ、2021年には米国で予防目的での投与も承認されました。日本ではゲパント系薬剤はまだ承認されていませんが、将来的に導入が期待されています(2023年現在、アトゲパンの第III相試験が進行中です)。ゲパント系はトリプタンに比べ副作用が少なく心血管系への安全性が高いことが利点であり?、今後ますます使用機会が増えると予想されます。
片頭痛予防の新薬: 抗CGRPモノクローナル抗体
近年最も画期的な進歩といえるのが、片頭痛を発症メカニズムから抑え込む新しい予防薬、抗CGRPモノクローナル抗体です?。これは分子標的薬の一種で、片頭痛発作の誘発に関わるCGRP経路をピンポイントで遮断する生物学的製剤になります。抗CGRP抗体は月1回程度皮下注射することで効果を発揮し、従来の経口予防薬とは作用機序も投与経路もまったく異なる新しい治療コンセプトです。2018年以降、米国や欧州で抗CGRP抗体製剤が次々と承認され、エレヌマブ(erenumab)、ガルカネズマブ(galcanezumab)、フレマネズマブ(fremanezumab)?、**エプチネズマブ(eptinezumab)**といった薬剤が片頭痛の発作予防適応で使用可能となりました。日本でも2021年以降にガルカネズマブ(商品名エムガルティ)、エレヌマブ(アイモビーク)、フレマネズマブ(アジョビ)が相次いで承認され、実臨床で使われ始めています。特にガルカネズマブとエレヌマブは2021年から保険適用となり、多くの難治性片頭痛患者に新たな治療オプションを提供しています。
抗CGRP抗体には、作用標的の違いから2種類あります。ひとつはCGRPそのものに結合して中和する抗体(例:ガルカネズマブ、フレマネズマブ、エプチネズマブ)で、もうひとつはCGRP受容体の構成要素であるRAMP1に結合して受容体をブロックする抗体(エレヌマブ)です。?
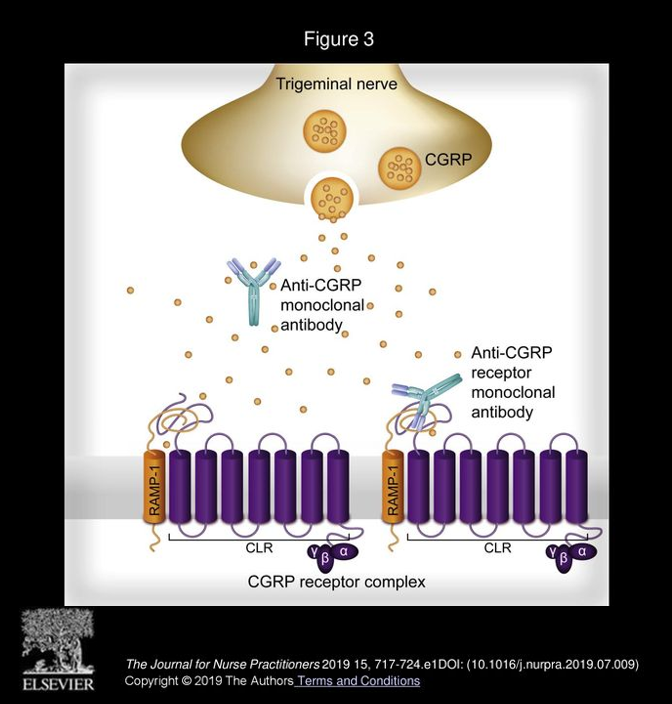
図3 CGRP経路を標的とした抗体治療: 上図は三叉神経終末から放出されるCGRP(オレンジの粒子)とCGRP受容体(下部の紫色の膜タンパク複合体)を模式化したものです。抗CGRP抗体(左の青いY字)は血中のCGRP分子に結合してその作用を阻害します。一方抗CGRP受容体抗体(右の青いY字)は受容体のRAMP1サブユニットに結合し、CGRPが受容体に結合するのを防ぎます。いずれも結果的にCGRP経路を遮断し、片頭痛発作の閾値を上げる(起こりにくくする)効果があります。抗体製剤は分子量が大きく脳内移行性が低いため主に末梢で作用すると考えられますが、硬膜や三叉神経節、視床下部の一部など血液脳関門のない部位では抗体が作用しうることが示唆されています?。そのため、これらの部位でCGRP経路を遮断することで片頭痛発作を予防すると考えられます。
抗CGRP抗体は臨床試験で顕著な予防効果が証明されています。月あたりの頭痛日数の減少効果は、従来の経口予防薬よりも大きい場合が多く、慢性片頭痛の患者で半数以上の頭痛日減少(50%レスポンダー)を達成する割合が高いことが報告されています。また効果発現が比較的速やかで、投与開始1か月以内に頭痛回数の減少がみられる例もあります。副作用プロファイルも良好で、主な副作用は注射部位反応(疼痛や発赤)程度とされています?。長期投与試験でも安全性が確認されつつあり?、少なくとも1年間の継続投与で有害事象の有意な増加は認められていません。
抗CGRP抗体治療の課題としては、長期的な影響と費用が挙げられます。CGRPは血管拡張や組織保護作用など生理的機能も持つため、これを長期間阻害することの影響が完全にはわかっていません。現在まで深刻な有害事象は報告されていないものの、例えば長期のCGRP遮断が心血管イベント発生に与える影響については引き続きモニターされています。また抗体製剤は高額であり、月1回の注射に数万円程度のコストがかかります(保険適用で3割負担の場合でも1回あたり1?2万円程度)。しかし片頭痛による経済的損失(日本では年間約3,000億円とも推計)は非常に大きいため?、重症片頭痛患者のQOL改善による社会的便益は費用に見合う可能性があります。今後さらに臨床データが蓄積し、費用対効果の検討や投与期間の最適化など運用面での知見も深まっていくでしょう。
以上のように、片頭痛治療は近年大きく前進しています。新規治療薬の登場により、「効かなかった頭痛が治まるようになった」「副作用の心配なく治療できるようになった」など患者さんにもたらす恩恵は計り知れません。とはいえ、新薬が万能というわけではなく、依然として片頭痛そのものを完治させる治療法は見つかっていません。今後も片頭痛の病態解明と新規治療開発の研究が続けられています。例えばCGRPに次ぐ新たな標的としてPACAP(ピタリタリーアデニル酸シクラーゼ活性化ペプチド)という分子に対する抗体治療薬の臨床試験も進行中です。将来的には、複数の機序を組み合わせたオーダーメイドの治療が実現し、片頭痛で苦しむ患者さんが一人でも多く解放されることが期待されています。
医療法人社団彰考会
あいざわクリニック
会沢昌倫